Nuovi anticoagulanti orali: pro e contro
La fibrillazione atriale è l’aritmia cardiaca più diffusa, quasi una persona su quattro la sviluppa prima o poi nel corso della vita. In Italia i pazienti con fibrillazione atriale sono circa un milione.
Fibrillazione atriale: il problema elettrico
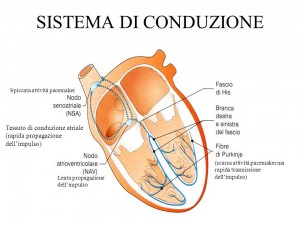
Nei pazienti che soffrono di fibrillazione atriale, l’impulso che dà origine al battito non parte dalla sede preposta (nodo senoatriale, posto all’interno dell’atrio destro), ma in una zona diversa del cuore (vedi fig. 1). Un po’ come se per accendere la luce in una stanza non si usasse più l’interruttore posto vicino alla porta, ma decine di interruttori situati in zone diverse della stanza si accendessero contemporaneamente. Gli impulsi elettrici non riescono a percorrere normalmente i tessuti e si diffondono negli atri in modo veloce e disorganizzato. Gli atri, quindi, iniziano a “fibrillare”.
Gli impulsi elettrici difettosi sovraeccitano il nodo atrioventricolare (zona di passaggio degli stimoli), quindi anche i ventricoli iniziano a battere molto velocemente. Il nodo atrioventricolare, tuttavia, non è in grado di inviare gli impulsi ai ventricoli con la stessa velocità con cui gli giungono. Quindi, anche se i ventricoli battono più velocemente del normale, non battono mai così in fretta come gli atri. Gli atri e i ventricoli, quindi, non riescono a battere a tempo, e il battito cardiaco accelera e diventa irregolare.
Per approfondire questo argomento, leggi l’articolo “Fibrillazione Atriale: quando il cuore perde il ritmo”
Il problema della coagulazione
Questa dissincronia fa si che il sangue non venga pompato bene nei ventricoli e sosti più a lungo all’interno dell’atrio. La “permanenza
prolungata” del sangue all’interno degli atri durante la fibrillazione atriale, aumenta la probabilità che si formino dei coaguli all’interno di queste camere. Quando il sangue non circola velocemente, ma tende a ristagnare in una sola sede, tende a diventare via via più denso fino a coagularsi completamente. Il pericolo connesso con la presenza di questi coaguli all’interno del cuore è enorme.
Se uno o più coaguli, di dimensioni anche piccolissime, prendono la via della circolazione generale, infatti, finiranno con quasi matematica certezza per occludere dei vasi, più o meno grandi, cerebrali con la possibilità che si crei una sofferenza ischemica cronica (più vasi piccolissimi nel corso degli anni) oppure un vero e proprio ictus cerebri (un unico grosso vaso).
Gli anticoagulanti orali
Per i motivi sopra esposti e per prevenire la formazione e la disseminazione in circolo di questi trombi, fin dai primi anni novanta, si utilizzano i farmaci anticoagulanti orali. I più comuni farmaci per la terapia anticoagulante orale sono i cosiddetti inibitori della vitamina K. Questa vitamina, infatti, gioca un ruolo fondamentale nella sintesi dei fattori della coagulazione. La terapia con questi farmaci, tuttavia, non è particolarmente pratica o confortevole per il paziente.
Il calcolo dell’INR
In genere si accede ad un centro antitrombosi dopo aver eseguito un prelievo di sangue e dosato il cosiddetto INR o Indice Normalized Ratio, cioè un indice universale per il dosaggio della coagulabilità del sangue del paziente, che deve mantenersi in un ambito (range terapeutico) in genere compreso tra 2 e 3, mentre nel soggetto non sottoposto a cura il valore dell’INR è dato a 1. Sulla base dei valori di INR il medico che si occupa di TAO, stabilisce il dosaggio del farmaco da assumere per un periodo più o meno lungo, in media si esegue un prelievo ogni 15 giorni. Altro inconveniente non trascurabile di questa terapia è l’interferenza di alcuni cibi, ricchi appunto di vitamina K (p.es. verdure a foglia larga), con i farmaci assunti.
I nuovi anticoagulanti orali
Da qualche anno, oramai, hanno fatto il loro ingresso sulla scena i cd. nuovi anticoagulanti orali – NAO che agiscono con un meccanismo diverso. Infatti, non si basano sull’inibizione della vitamina K, ma intervengono inibendo direttamente uno dei fattori che consente al sangue di coagularsi. Il grosso vantaggio dei nuovi anticoagulanti orali, rispetto agli antagonisti della vitamina K è il fatto che la terapia non deve essere monitorata mediante continui prelievi di sangue. Si assume una compressa o due al giorno (dipende dal tipo di farmaco) e ci si sottopone solo a dei controlli ematologici molto più sporadici e utili soprattutto a valutare la funzione epatica e renale del paziente. Una delle controindicazioni all’uso di questi nuovi farmaci è, infatti, l’insufficienza renale grave.
Vantaggi e svantaggi
Ci sono altri due buoni motivi per lasciare il vecchio anticoagulante:
- strappare la lista degli alimenti proibiti (prezzemolo e verza) e di quelli da mangiare con moderazione (molte verdure tra cui broccoli, cavoli, spinaci, cime di rapa e lattuga), e avere la possibilità di praticare contemporaneamente altre terapie, prima interdette in parte o del tutto, oppure attuabili solo sotto stretto monitoraggio del PT (ogni 5-7 giorni). I nuovi anticoagulanti orali, infatti, non presentano interferenze con gli alimenti e conservano solo poche interazioni pericolose con altri medicamenti: gli antimicotici sistemici azolici, i farmaci anti-HIV inibitori delle proteasi, la rifampicina e alcuni antiepilettici.
- hanno tutti dimostrato di non essere inferiori al trattamento con gli inibitori della vitamina K nella prevenzione dell’ictus cerebrale e degli altri eventi trombo-embolici.
Tuttavia, non sono privi di effetti collaterali. Come i vecchi farmaci, anche i nuovi anticoagulanti orali conservano un rischio emorragico: possono essere colpiti principalmente i soggetti predisposti, come i portatori di ulcera del tratto digerente, o di ipertensione arteriosa non controllata o di malformazioni vascolari.
Spetta al medico di fiducia valutare di volta in volta l’opportunità del trattamento, ma non basta: il paziente deve recarsi in un ambulatorio ospedaliero per ottenere il “Piano Terapeutico” necessario per la prescrizione del farmaco.
Leggi anche: