Polmonite – Cause, Diagnosi e Terapia
Soprattutto nella stagione invernale – a causa del clima avverso e dell’esposizione al freddo, ma anche nella stagione estiva, per eccessiva esposizione all’aria condizionata – si può instaurare quell’infezione del polmone detta polmonite. In realtà, sarebbe più corretto utilizzare il plurale, ovvero “polmoniti”. Infatti, diverse ne sono le cause e dunque diverse le caratteristiche e le terapie da applicare.
Che cos’è la polmonite ?
La polmonite è un’infiammazione a carico del parenchima polmonare (il tessuto del polmone). Può essere o limitata ad una porzione dell’organo oppure diffusa in più parti del polmone.
Le cause principali sono di tipo infettivo. Gli “agenti” principali che causano la malattia sono:
- virus (rinovirus, virus sinciziale respiratorio, ecc.)
- batteri (micoplasma pneoumoniae, streptococco pneumoniae o pneumococco, Haemophilus Influentiae, legionella, ecc.)
- miceti (aspergillus, candida, ecc.)
- parassiti (pneomocistis carinii, ecc.)
Le cause virali e batteriche sono assai comuni nelle cosiddette “polmoniti comunitarie”, cioè quelle che più frequentemente colpiscono la popolazione. Le cause parassitarie e micotiche, invece, colpiscono in prevalenza persone in uno stato di immunodepressione, cioè di ridotte difese immunitarie dell’organismo. E’ il caso di patologie quali le neoplasie o l’HIV.
Polmonite: i sintomi
I sintomi di esordio di una polmonite sono caratterizzati dalla comparsa della tosse che può essere secca e stizzosa oppure produttiva (cioè con catarro). In quest’ultimo caso si associa la produzione di un espettorato che può assumere colorazioni diverse (giallo, verde) a seconda del batterio che ne è causa.
Generalmente la tosse è stizzosa quando la causa è virale mente è produttiva quando la causa è batterica. Spesso alla tosse si associa la comparsa della febbre, dolore toracico e sensazione di malessere generale.
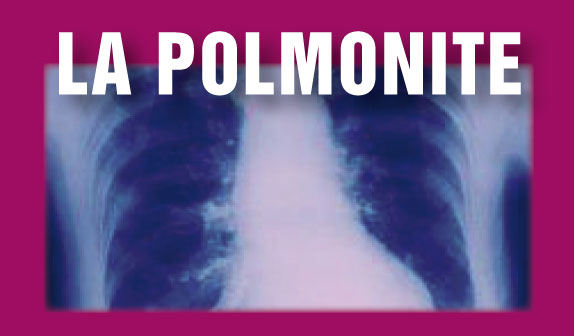
 La diagnosi di polmonite
La diagnosi di polmonite
Per una corretta diagnosi di polmonite occorre eseguire un esame clinico del paziente per rilevare focolai di addensamento polmonare (aree del polmone infiammate con presenza di catarro), anche se, nelle cosiddette “polmoniti atipiche” l’esame clinico potrebbe risultare negativo.
Per una precisa diagnosi si ricorre all’esecuzione di indagini radiologiche (rx torace standard, TAC del torace) e ad esami di laboratorio (emocromo, markers dell’infiammazione). In alcuni casi particolari, la ricerca dei germi causali in un esame dell’espettorato. Quest’ultimo è importante nella polmonite da microbatterio della tubercolosi.
La terapia
Nelle polmoniti batteriche vi è l’indicazione all’uso di antibiotici. Nella polmonite virale, non essendovi terapie “causali” (cioè rivolte contro la causa della malattia stessa), si praticano interventi finalizzati a ridurre i sintomi. Solo nel caso si sospetti che vi sia una associazione con un’infezione batterica si può effettuare una terapia antibiotica.
Nel caso di polmonite micotica o parassitaria, si impiegano farmaci specifici per queste cause.
Prevenzione della polmonite
Soprattutto nel caso di portatori di malattie cardiorespiratorie croniche, è possibile effettuare interventi preventivi con l’uso di vaccini (vaccinazione antinfluenzale o vaccinazione antipneumococcica) o con farmaci che aumentano le difese immunitarie dell’individuo